Việt Nam thuộc nhóm nước có tỉ lệ vô sinh cao ở khu vực châu Á – Thái Bình Dương với tỉ lệ 7,7% trong các cặp vợ chồng sinh đẻ, tương đương 1 triệu cặp vợ chồng được phát hiện vô sinh mỗi năm.
Tuy nhiên GS. Nguyễn Viết Tiến, nguyên Thứ trưởng Bộ Y tế, nguyên Giám đốc BV Phụ sản Trung ương hiện là chuyên gia của BV Phụ sản Thiện An cho biết, hầu hết người dân vẫn chưa hiểu đúng về các phương pháp điều trị vô sinh, hiếm muộn.
Hy vọng mới sau 4 lần thai lưu
Hơn 8 năm qua, vợ chồng chị K.T. ở Lào Cai rong ruổi khắp nơi để chữa trị vô sinh.
Chị T. cho biết, vợ chồng chị kết hôn từ tháng 3/2012, chồng chị là bộ đội biên phòng bảo vệ biên giới ở Lào Cai. Hai vợ chồng chị đã nhiều lần lặn lội xuống Hà Nội khám ở cả bệnh viện trung ương và quốc tế để tìm nguyên nhân.
Bác sĩ cho biết chị T. có nhân xơ trong tử cung, ảnh hưởng tới quá trình thụ thai. Sau đó vợ chồng chị đã chọn làm thụ tinh trong ống nghiệm để mang thai nhưng 5 năm qua, chị có 5 lần mang thai nhưng chưa khi nào chị được làm mẹ.
4 lần đầu thai đều chết lưu khi mới được 6-8 tuần tuổi. Lần mang thai thứ 5, chị bị thai ngoài tử cung, phải phẫu thuật.
Bác sĩ cho biết thêm, chị T. có khối u rất lớn trong tử cung, nếu phẫu thuật sẽ phải cắt toàn bộ tử cung, đồng nghĩa chị sẽ không thể làm mẹ. Vì vậy chị T. xin trì hoãn phẫu thuật khối u.
Tháng 5/2020, vợ chồng quyết định quay lại Hà Nội tới BV Phụ sản Thiện An để khám và điều trị vô sinh.
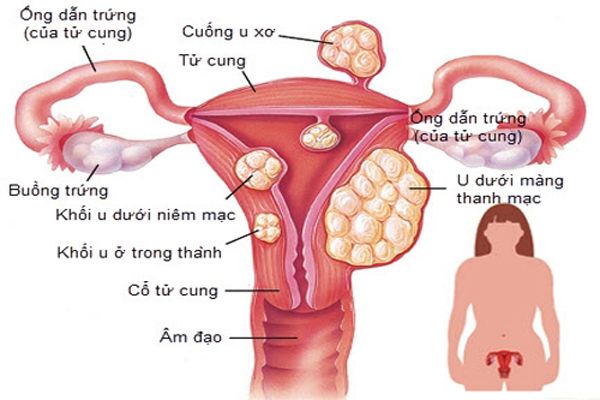 |
| GS Nguyễn Viết Tiến cho biết, u xơ tử cung chính là nguyên nhân khiến chị T. thường xuyên bị sảy thai, thai chết lưu. |
GS Nguyễn Viết Tiến là người trực tiếp thăm khám và điều trị cho chị T. Sau khi siêu âm, phát hiện khối lạc nội mạc tử cung nằm ở thành sau cơ tử cung, GS Tiến chỉ định chị cần phẫu thuật cắt khối u xơ tử cung bằng phương pháp mổ mở.
GS Tiến cho biết, u xơ cơ tử cung chính là nguyên nhân khiến chị T. thường xuyên bị sảy thai, thai chết lưu.
Ca mổ của chị T. đã thành công, khối u được lấy ra khỏi tử cung nặng khoảng 100 gam. Tử cung của chị T. đã trở lại trạng thái như ban đầu. Mới đây, chị quay lại bệnh viện kiểm tra sức khoẻ, bác sĩ thông báo chị có thể thực hiện biện pháp thụ tinh trong ống nghiệm trở lại.
“Sau gần 10 năm chạy chữa, chưa khi nào tôi hy vọng như lần này. Cả 2 vợ chồng tôi đều rất vui chờ được chuyển phôi”, chị T. chia sẻ.
 |
| GS Nguyễn Viết Tiến, nguyên Thứ trưởng Bộ Y tế |
Thụ tinh ống nghiệm không phải là “cứu tinh”
GS Tiến cho biết, bệnh nhân T. kể trên chỉ là một trong nhiều bệnh nhân đang rất gian nan trên hành trình chữa vô sinh, hiếm muộn.
Theo GS Tiến, muốn điều trị vô sinh hiệu quả, điều đầu tiên là phải tìm nguyên nhân gây vô sinh ở mỗi bệnh nhân.
Vô sinh do rất nhiều nguyên nhân, do vợ, chồng hoặc cả hai, trong đó vô sinh do nữ chiếm hơn 40%, vô sinh do nam giới chiếm khoảng hơn 40%, 20% còn lại vô sinh do cả nam và nữ.
Để điều trị vô sinh, hiếm muộn, với một số trường hợp có thể áp dụng cả phẫu thuật và thụ tinh trong ống nghiệm, việc chọn phương pháp nào sẽ phụ thuộc vào nguyên nhân gây vô sinh.
Rất nhiều bệnh nhân làm thụ tinh trong ống nghiệm không thành công nhưng sau đó mổ nội soi thì bệnh nhân lại có thai tự nhiên.
“Tôi cũng đã gặp khá nhiều các bác sĩ, khi thấy cặp vợ chồng điều trị vô sinh hiếm muộn là chỉ định thụ tinh ống nghiệm. Tôi cho rằng cách làm như vậy không phải lúc nào cũng mang lại kết quả tốt cho người bệnh. Nhiều cặp vợ chồng do quá nóng lòng có con, sau 6 tháng hay 1 năm chưa thấy có con đã vội đi làm thụ tinh trong ống nghiệm mà không tìm hiểu xem nguyên nhân vô sinh chính do đâu. Đó là sai lầm”, GS Tiến chia sẻ.
GS Tiến cho biết, nếu vô sinh do viêm nhiễm, tắc ống dẫn trứng, bất thường cơ quan sinh sản (có vách ngăn tử cung)… thì cần phải phẫu thuật để khắc phục, khi đó bệnh nhân sẽ có con tự nhiên.
Trái lại, những trường hợp tắc hai vòi trứng hoàn toàn hoặc tinh trùng quá yếu, thì cần làm thụ tinh ống nghiệm.
Việc xác định chính xác nguyên nhân gây vô sinh sẽ giúp bác sĩ có các chỉ định can thiệp phù hợp.
Tuy nhiên cả 2 biện pháp điều trị vô sinh, hiếm muộn nói trên đều có những tai biến, rủi ro. Khi kích buồng trứng quá mức để làm thụ tinh ống nghiệm có thể gây chảy máu, rối loạn đông máu, tổn thương các mạch máu lớn, có thể dẫn tới tử vong.
Ngoài ra, sau mỗi lần kích trứng, buồng trứng sẽ bị tổn thương do mất đi một số lượng noãn và hao tổn chức năng nội tiết.
Với các biện pháp phẫu thuật, bệnh nhân cũng có nguy cơ gặp tai biến như bất kỳ cuộc mổ nào khác, có trường hợp do lạm dụng bơm hơi, bơm thuốc khiến ống dẫn chứng đang tắc bị giãn quá mức khiến vòi trứng bị hỏng.
“Với điều trị vô sinh không vội vã được. Người bệnh nên nghe bác sĩ tư vấn và không nên áp đặt cho bác sĩ theo kiến thức trên mạng. Trên mạng có những kiến thức đúng và có những kiến thức chưa phù hợp về mặt khoa học. Nhưng ngay kiến thức đúng cũng chưa chắc đã phù hợp với bệnh nhân”, GS Tiến chia sẻ.
Thanh Loan


