Công tác tại Trung tâm Sàng lọc, Chẩn đoán trước sinh, Sơ sinh - Bệnh viện Phụ sản Hà Nội, TS.BS Đinh Thúy Linh, Phó giám đốc Trung tâm từng chứng kiến rất nhiều câu chuyện cảm động của các gia đình có con mắc bệnh lý di truyền.
“Án tử” định sẵn với 2 đứa con thơ
Hai năm trước, bác sĩ Linh gặp chị Nguyễn Thị Đào (*), 30 tuổi. Chị Đào có 2 con trai, bé lớn khi ấy 5 tuổi, bé út 2 tuổi. Hai trẻ sinh ra khỏe mạnh, phát triển bình thường nhưng đến khi bước sang tuổi thứ 5, bé lớn bắt đầu có biểu hiện yếu cơ, đi hay vấp ngã, leo cầu thang khó.
Đưa con tới khám tại Bệnh viện Nhi Trung ương, chị Đào nhận thông tin bé mắc bệnh loạn dưỡng cơ Duchenne, một loại bệnh di truyền hiện không thể chữa khỏi. Bệnh này do đột biến gen Dystrophin - gen lặn nằm trên nhiễm sắc thể giới tính X gây thiếu hụt protein Dystrophin (protein có chức năng bảo vệ tế bào cơ, giữ cho màng sợi cơ vững chắc), dẫn đến thoái hóa cơ và teo cơ.
Bệnh loạn dưỡng cơ Duchenne gần như chỉ biểu hiện trên trẻ nam với tỷ lệ là 1/3500. Người mẹ mang gene đột biến sẽ có thể sinh ra con trai bị bệnh và truyền gene bệnh cho con gái. Nếu con gái lập gia đình và tiếp tục sinh con trai, em bé đời thứ 3 có nguy cơ tiếp tục mắc bệnh.
Trẻ mắc loạn dưỡng cơ Duchenne sinh ra và phát triển khỏe mạnh bình thường trong những năm đầu đời. Tuy nhiên, đến khoảng 3-4 tuổi sẽ bắt đầu có biểu hiện yếu cơ. Tới 12-13 tuổi, trẻ mất khả năng đi lại, phải ngồi xe lăn và thường tử vong ở độ 20 -25 tuổi do tổn thương cơ tim và rối loạn hô hấp.
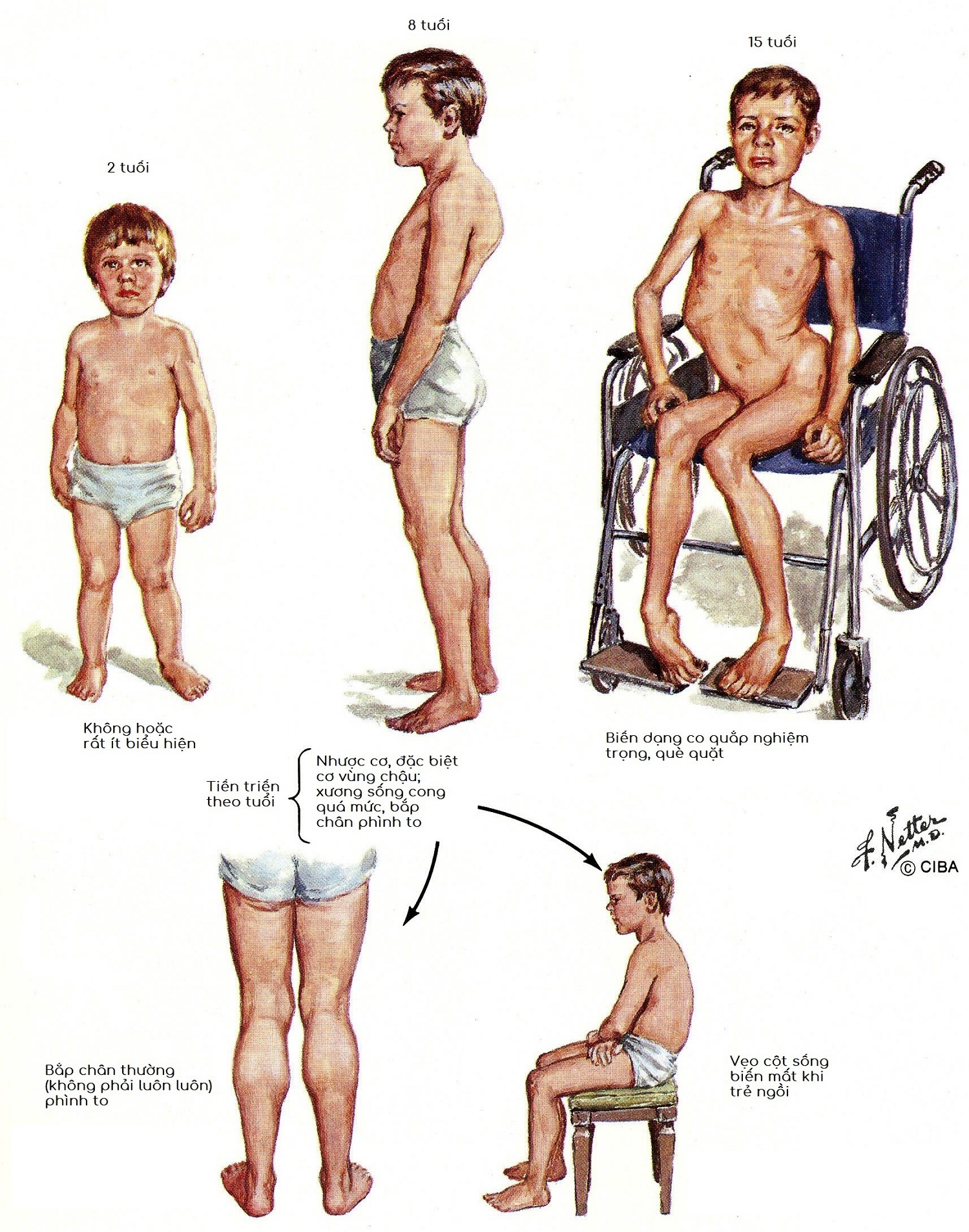 |
| Bệnh nhân mắc loạn dưỡng cơ Duchenne |
Khi con trai đầu được chẩn đoán mắc căn bệnh này, dù con trai út vẫn đang phát triển khỏe manh, chị Đào vẫn được các bác sĩ tư vấn đưa con tới khám. Lần này, chị suy sụp khi nhận tin cậu bé cũng mắc bệnh như người anh. Các bác sĩ Bệnh viện Nhi khuyên người mẹ nên tới Bệnh viện Phụ sản để xin tư vấn, sàng lọc trước có thai nếu muốn tiếp tục có con.
Bác sĩ Đinh Thúy Linh không thể quên gương mặt thất thần, khắc khổ, tuyệt vọng của người phụ nữ 30 tuổi. “Còn gì đau đớn hơn khi biết căn bệnh của con mình không thể chữa khỏi và biết trước con mình sẽ mất khi vừa trưởng thành. Nỗi đau này không người mẹ nào có thể chịu đựng nổi”, bác sĩ Linh nói.
Chị Đào được tư vấn xét nghiệm chẩn đoán gene cho mình nếu muốn mang thai lần ba. Sau đó, chị phải chờ đến khi thai được 17 tuần sẽ tiến hành xét nghiệm dịch ối để chẩn đoán trước sinh thai có bị bệnh hay không. Ngoài ra, chị có thể lựa chọn phương pháp thụ tinh ống nghiệm (IVF), chẩn đoán di truyền trước chuyển phôi để lựa chọn phôi khỏe mạnh. Lựa chọn IVF tốn kém hơn nhưng có thể đảm bảo chắc chắn em bé không mắc bệnh loạn dưỡng cơ Duchenne khi sinh ra.
Năm lần mang thai đều bị phù thai
Một trường hợp khác mà bác sĩ Linh không thể quên đó là chị Bùi Thị Mai (*), 28 tuổi, là người dân tộc thiểu số khu vực miền núi phía Bắc.
Chị Mai đang mang thai lần thứ năm. Bốn lần trước đó, cứ đến khoảng tuần thai thứ 20-22, thai nhi đều bị phù, tràn dịch khắp các cơ quan, từ phổi, tim, bụng, tổ chức dưới da... Thai hoặc tử vong ngay trong bụng mẹ hoặc giữ đến khi chào đời cũng không thể qua khỏi.
Tới gặp bác sĩ Linh để thăm khám ở lần mang thai thứ năm, chị Mai bàng hoàng nhận tin em bé cũng đang có tình trạng phù tương tự. Bác sĩ cho biết, trường hợp này hiện không thể điều trị.
Chị Mai cùng chồng đều mang gene lặn của bệnh di truyền Thalassemia (bệnh tan máu bẩm sinh). Cặp vợ chồng mang gene này khi có thai, con sẽ có tỷ lệ 25% mắc bệnh. Trường hợp chị Mai đặc biệt bởi gene lặn thuộc thể Alpha Thalassemia, thai mang bệnh sẽ bị phù ngay trong bụng mẹ. Đây là lý do khiến chị không thể giữ được con.
“Rất đáng thương. Người mẹ vừa mang gánh nặng sức khỏe bởi thai hỏng nhiều lần, vừa chịu áp lực tâm lý lớn”, bác sĩ Linh chia sẻ.
 |
| TS.BS Đinh Thúy Linh tư vấn cho một cặp vợ chồng trước khi có con |
Thế hệ trước khỏe mạnh, con vẫn có nguy cơ mắc bệnh lý di truyền
Theo TS.BS Đinh Thúy Linh, nhiều bệnh lý di truyền do bất thường ở mức độ gene. Bố mẹ là những người khỏe mạnh nhưng mang trong mình gene gây bệnh thường ở thể lặn. Họ hoàn toàn không biết mình mang gene cho đến khi sinh con bị bệnh.
Ngoài loạn dưỡng cơ Duchenne và tan máu bẩm sinh như hai trường hợp nói trên, còn có nhiều bệnh lý di truyền thường gặp khác như: thoái hóa cơ tủy, Hemophilia A-B, điếc bẩm sinh... Những bệnh này ảnh hưởng nặng nề đến chất lượng cuộc sống, tính mạng người bệnh.
Bác sĩ Linh nhấn mạnh, để hạn chế nguy cơ thế hệ kế cận mắc bệnh lý di truyền, biện pháp duy nhất là tiến hành xét nghiệm sàng lọc tình trạng mang gene của bố mẹ trước khi có thai và trong quá trình mang thai 3 tháng đầu.
“Hầu hết bệnh lý di truyền do các gene đột biến tồn tại ở trạng thái gene lặn. Bệnh sẽ không biểu hiện ra ngoài đến khi 2 gene lặn gặp nhau, tức là hai người cùng có gene lặn kết hôn và sinh con. Bởi vậy, bạn và bố mẹ, ông bà có thể hoàn toàn bình thường, nhưng không thể đảm bảo con bạn sinh ra không mắc các bệnh nguy hiểm này”, bác sĩ Linh cho hay.
Thông thường, sau khi sàng lọc, nếu phát hiện gene bệnh, bác sĩ sẽ cho các cặp vợ chồng biết tỷ lệ con bị bệnh khi mang thai, tư vấn các hướng đi phù hợp để có thể sinh ra em bé khoẻ mạnh, không mắc bệnh.
“Nếu biết về gene bệnh của cha mẹ, những em bé khỏe mạnh nhưng là người lành mang gene bệnh sau này lớn lên, lập gia đình cũng sẽ có sự chuẩn bị để xét nghiệm sàng lọc trước khi sinh con. Từ đó, tỷ lệ thai mang bệnh giảm, chất lượng dân số được nâng cao. Đó là ý nghĩa rất lớn của việc sàng lọc trước có con cũng như trước sinh, sơ sinh”, bác sĩ Linh nhấn mạnh.
(*) Họ tên nhân vật đã được thay đổi
Nguyễn Liên

Việt Nam trở thành nước thứ 20 trên thế giới ghép ruột thành công
Các bác sĩ Bệnh viện Quân Y 103 – Học viện Quân Y vừa thực hiện thành công 2 ca ghép ruột đầu tiên tại Việt Nam, đưa nước ta trở thành quốc gia thứ 20 trên thế giới chinh phục được tạng ghép khó nhất.


